Dra. Jessica Michel Mercado**
Dra. Ana Isabel Sedano Paz**
Dra. Zyana Zoey Ruiz Anzar**
Dr. Diego Alonso Herrera Martínez**
Dra. Ana Isabel Sedano Paz**
Dra. Zyana Zoey Ruiz Anzar**
Dr. Diego Alonso Herrera Martínez**
Dr. Diego Jean Rafael Danigo Cerro**
Dra. Carla Nicole Briseño Gómez**
Dr. Dr. Antonio Herrera Ortiz***
Dr. Manuel Alejandro Pérez Cisneros*.
Dra. Carla Nicole Briseño Gómez**
Dr. Dr. Antonio Herrera Ortiz***
Dr. Manuel Alejandro Pérez Cisneros*.
*Médico Adscrito del Servicio de Otorrinolaringología y Cirugía de Cabeza y Cuello
Hospital Regional “Dr. Valentín Gómez Farías”.
**Médico Residente del Servicio de Otorrinolaringología y Cirugía de Cabeza y Cuello Hospital Regional
“Dr. Valentín Gómez Farías”.
***Jefe de Servicio y Profesor Titular de Otorrinolaringología y Cirugía de Cabeza y Cuello. Hospital Regional
“Dr. Valentín Gómez Farías”.
Sede: Hospital Regional “Dr. Valentín Gómez Farías”, Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado, Zapopan, Jalisco.
Dirección: Av. Soledad Orozco 203, El Capullo, 45100 Zapopan, Jalisco, México
Hospital Regional “Dr. Valentín Gómez Farías”.
**Médico Residente del Servicio de Otorrinolaringología y Cirugía de Cabeza y Cuello Hospital Regional
“Dr. Valentín Gómez Farías”.
***Jefe de Servicio y Profesor Titular de Otorrinolaringología y Cirugía de Cabeza y Cuello. Hospital Regional
“Dr. Valentín Gómez Farías”.
Sede: Hospital Regional “Dr. Valentín Gómez Farías”, Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado, Zapopan, Jalisco.
Dirección: Av. Soledad Orozco 203, El Capullo, 45100 Zapopan, Jalisco, México
RESUMEN
Los linfomas no hodgkin de la región de cabeza y cuello (LNH) son neoplasias linfoides malignas que normalmente se originan a partir de linfocitos B. Las manifestaciones extranodales primarias de este tumor hematolinfocítico en la cavidad oral son raras y afectan al amigdalas palatinas, hueso maxilar, al tejido blando del paladar, a la mandíbula y al tejido gingival de pacientes de edades comprendidas entre los 60 y los 70 años sin predilección de sexo. Se subraya la importancia de llevar a cabo unos procedimientos diagnósticos, clínicos, radiográficos e histológicos precisos para evitar retrasos en el diagnóstico y estrategias de tratamiento inadecuadas. Se recomiendan quimioterapia, radioterapia, o una combinación de las dos junto con un seguimiento clínico y hematológico regular.
Presentamos el caso de una femenina de 51 años quien presenta aumento de volumen en amígdala palatina derecha posterior a un cuadro infeccioso acompañado de una adenopatía a nivel II ipsilateral, a la cual se le realizaron estudios de imagen, biopsia incisional de la lesión amigdalina y estudio histopatológico para su diagnóstico.
Palabras clave: Linfoma no hodgkin, amígdala palatina, extranodal.
ABSTRACT
Non-Hodgkin's lymphomas of the head and neck region (NHL) are malignant lymphoid neoplasms that usually originate from B lymphocytes. The primary extranodal manifestations of this hematolymphocytic tumor in the oral cavity are rare and affect the palatine tonsils, maxillary bone, to the soft tissue of the palate, jaw and gingival tissue of patients between 60 and 70 years of age without sex predilection.
The importance of carrying out accurate diagnostic, clinical, radiographic and histological procedures is emphasized to avoid delays in diagnosis and inappropriate treatment strategies. Chemotherapy, radiotherapy or a combination of the two are recommended along with regular clinical and hematological follow-up.
We present the case of a 51-year-old woman who presents with increased volume in the right palatine tonsil after an infectious condition accompanied by adenopathy at ipsilateral level II, who underwent imaging studies, incisional biopsy of the tonsillar lesion, and a study. histopathological for diagnosis.
Keywords: Non-Hodgkin lymphoma, palatine tonsil, extranodal.
INTRODUCCIÓN
Los linfomas no hodgkin (LNH) son un grupo de neoplasias linfoides malignas extremadamente heterogéneas, con diferencias marcadas en cuanto a presentación clínica, pronóstico y respuesta al tratamiento.1
La etiopatogenia es aún desconocida. Los factores asociados incluyen: alteraciones genéticas, inmunodeficiencias, radiaciones, tóxicos, virus de Epstein-Barr (principalmente asociado a linfoma de Burkitt), enfermedades autoinmunes. El consumo de alcohol y tabaco puede aumentar el riesgo de presentar cáncer de orofaringe.2
El LNH es mucho menos previsible que el linfoma de Hodgkin y tiene una mayor predilección por diseminarse a sitios extraganglionares.3 Al igual que en el resto del organismo, en el área de cabeza y cuello el tipo de linfoma más frecuente es el LNH siendo el tipo histológico más común el linfoma B difuso de células grandes de grado intermedio de malignidad. El 10% se manifiestan en el territorio extranodal siendo el anillo de Waldeyer la zona más frecuente, y dentro de ella la afectación amigdalar es de un 40%.4
DESCRIPCIÓN DEL CASO
Presentamos el caso de una paciente femenino de 51 años de edad quien acudió a la consulta externa del servicio de Otorrinolaringología y Cirugía de Cabeza y Cuello del Hospital Regional “Dr. Valentín Gómez Farías” del ISSSTE por presentar aumento de volumen en amígdala derecha de 2 meses de evolución la cual había sido constante, progresiva, posterior a infección de vías respiratorias superiores, de apariencia lobulada, sin ulceración, ni secreción, ni sangrado. Posteriormente al mes, nota tumoración cervical derecha, móvil, indurada, de 3 centímetros aproximadamente, con crecimiento no progresivo. Refiere odinofagia de 15 días de evolución, intermitente, no progresiva, exacerbada por ingesta de alimentos. La paciente refiere que se realizó biopsia por medio privado la cual no fue concluyente por lo que decide acudir a nuestro servicio.
A la exploración física se palpa tumoración en nivel II de cuello derecho de aproximadamente 6 cm x 3 cm, de bordes regulares, de consistencia dura, no móvil, no dolorosa a la palpación, fija a planos profundos, y en cavidad oral se observa amígdala derecha grado IV, de apariencia lobulada, hiperémica, firme, cubierta por exudado blanquecino, no ulcerada, no sangrante, dolorosa a la palpación, que desplaza medialmente el paladar blando. (Figura 1).
 |
| (Figura 1). Amígdala derecha. |
Se realiza tomografía computarizada contrastada de cráneo y cuello; en la cual se observa a nivel de amígdala palatina derecha, una lesión isodensa a tejidos blandos de bordes regulares, que disminuye la luz de la vía aérea y desplaza al espacio parafaríngeo ipsilateral, que no realza al paso del medio de contraste (Figura 2).
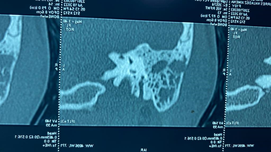 |
| (Figura 2) |
La paciente fue sometida a una biopsia incisional de la lesión, se extrajo un espécimen de 3 x 1.9 cm, a la visión macroscópica de superficie rugosa, de coloración blanca grisácea y de consistencia blanda; dicha muestra se envió al servicio de patología para su estudio, con un resultado de Linfoma No Hodgkin difuso de centro folicular de estirpe de células “B”. (Figura 5). Al igual se realizó inmunohistoquímica la cual reportó CD-3, CD-10, CD-20, BCL-2, BCL-6 Y Ki-67 positivos. (Figura 6 y 7).
 |
|
(Figura 5) |
 |
|
(Figura 6) |
 |
| (Figura 7) |
DISCUSIÓN
El linfoma no hodgkin es la segunda neoplasia más frecuente en la región de cabeza y cuello. Estas lesiones generalmente se presentan en el anillo de Waldeyer (faringe, amígdalas), mientras que los linfomas que se presentan dentro de la cavidad oral son solo responsables de un 3,5% de todos los tumores malignos orales. La mayoría de los linfomas no hodgkin aparecen en los nódulos linfáticos, y las manifestaciones orales iniciales de los LNHs son raras y tan solo son responsables de un 0,1 a 5% de los casos registrados.
Aunque los LNHs extranodales pueden afectar a pacientes de todas las edades, el pico de incidencia se sitúa entre 60 y 70 años de edad, y muestran una predilección por el maxilar superior, incluyendo los tejidos del paladar blando. En los pacientes afectados no se observa predilección por sexo. Los LNHs pueden dividirse en subtipos en función de su patrón histológico, su
morfología celular, y la tinción inmunohistoquímica. Se ha descrito que el linfoma de células B grandes difuso agresivo (LCBGD) es responsable de un 50 a un 68% de todos los linfomas no hodgkin.8
El tipo folicular de LNH que se demostró en el presente caso se encuentra con menor frecuencia, y el patrón de crecimiento de los linfocitos pequeños se caracteriza por folículos neoplásicos mal formados, constituidos por centrocitos y centroblastos. Desde el punto de vista inmunohistoquímico, los LNH foliculares revelan expresiones de CD 10. La tinción positiva con anticuerpos frente a la molécula antiapoptótica Bcl-2 y Bcl-6 es bastante común. La sobreexpresión del gen Bcl-2 inhibe la apoptosis en las células afectadas y consecuentemente resulta en la expansión incontrolable de los tejidos linfoides.10 Los LNH foliculares responden mal a la radioterapia, quimioterapia o combinación de ambas. Además, en aproximadamente un 40% de los casos puede observarse la transformación de la enfermedad en un subtipo de linfoma más agresivo, el LCDGB. La tasa de supervivencia global a los 5 años depende principalmente del estadío de la neoplasia en el momento del diagnóstico y varía entre un 50 a un 80% para los LNHs de la región maxilofacial. Por todo ello el diagnóstico temprano resulta imperativo.
Los pacientes a menudo presentan signos y síntomas clínicos y radiográficos inespecíficos.3 A menudo, los rasgos clínicos iniciales de los LNH se confunden con procesos reactivos o inflamatorios. Histológicamente, los infiltrados linfoides que se encuentran fuera de los tejidos linfoides permiten establecer la difícil discriminación entre lesión benigna o maligna. Los carcinomas escamosos pueden presentar un aspecto similar y deben considerarse en el diagnóstico diferencial.12 Además, en el diagnóstico diferencial de masas palatinas, deben excluirse también las neoplasias benignas y malignas de las glándulas salivales, palatinas, siendo lo ideal hacerlo mediante una biopsia incisional.5 El correcto diagnóstico de los LNH solo puede asegurarse mediante examen histopatológico del espécimen con inmunohistoquímica, lo que permite la diferenciación entre los diferentes tipos de LNH y otros tumores hematolinfoides como el plasmocitoma anaplásico, el sarcoma mieloide extramedular y las úlceras eosinofílicas. 11
CONCLUSIONES
El principal signo de alarma de una neoplasia es la constatación de asimetría amigdalina dada por una significativa hipertrofia amigdalina unilateral. Sin embargo, la asimetría amigdalina es con frecuencia secundaria a una hiperplasia benigna o una falsa asimetría creada por la diferencia en la profundidad de la fosa tonsilar.1 Si bien la incidencia de malignidad es baja (2,5 casos cada 10.000 amigdalectomías), la asimetría amigdalina es uno de los hallazgos sugestivos de patología maligna.6
La mayoría de los pacientes con linfoma presentan un crecimiento amigdalino dentro de un período de 6 semanas previo al diagnóstico, adenopatía > 3 cm, disfagia y la hipertrofia amigdalina con cambios en la apariencia de la mucosa como ulceración o alteración de la coloración.1,7 En ocasiones puede ser confundida con infecciones, ya que las manifestaciones clínicas no son específicas, ocasionando el diagnóstico tardío de linfoma.2,8
También puede acompañarse de síntomas constitucionales, como pérdida de peso, fiebre y sudor nocturno. Se puede manifestar con odinofagia u otalgia ipsilateral, amigdalitis recurrente, roncopatía y apneas. Rara vez, es asintomático. Los criterios de sospecha de malignidad son la aparición de hipertrofia amigdalina unilateral, el aspecto sospechoso de la amígdala palatina y las adenopatías.5
Otros diagnósticos diferenciales son infecciones crónicas (tuberculosis, actinomicosis), enfermedades granulomatosas (sarcoidosis) y tumores benignos (papilomas).5 La HA unilateral (asimetría amigdalina) sospechosa se produce en un período agudo, por lo general en un lapso menor a 6 semanas.
El seguimiento estricto de la asimetría amigdalina es un pilar importante a la hora del diagnóstico de los pacientes con linfoma amigdalino, debido a que un tratamiento temprano es fundamental para el pronóstico.
El diagnóstico lo proporciona la anatomía patológica. El estudio inmunohistoquímico define la variedad celular. Idealmente la indicación es amigdalectomía (biopsia excisional) y analizar la amígdala en su totalidad. Sin embargo, en algunos casos los planos quirúrgicos están alterados o muy avanzados, alcanzan grandes tamaños, por lo cual es difícil realizar amigdalectomía en forma completa. En estos casos, es importante obtener una muestra amplia, dado que para los patólogos es un gran desafío diferenciar microscópicamente el LB, el linfoma linfoblástico, el linfoma blastoide de células del manto y el linfoma B de células maduras.2
REFERENCIAS
1. Toader C, Toader M, Stoica A, Pop G, et al. Tonsillar lymphoma masquerading as obstructive sleep apnea – pediatric case report. Rom J Morphol Embryol.
2016; 57(2 Suppl):885-91.
2. Gaini RM, Romagnoli M, Sala A, Garavello W. Lymphomas of head and neck in pediatric patients. Int J Pediatr Otorhinolaryngol. 2009; 73 (Suppl 1):S65-70.
3. Brodsky L. Modern assessment of tonsils and adenoids. Pediatr Clin North
Am. 1989; 36(6):1551-69.
4. Guimarães AC, de Carvalho GM, Bento LR, Correa C, Gusmão RJ. Clinical manifestations in children with tonsillar lymphoma: a systematic review. Crit Rev Oncol Hematol. 2014; 90(2):146-51.
5. Adil E, Medina G, Cunningham M. Pediatric Tonsil Cancer: A National and
Institutional Perspective. J Pediatr. 2018; 197:255-61.
6. Sunkaraneni VS, Jones SE, Prasai A, Fish BM. Is unilateral tonsillar enlargement alone an indication for tonsillectomy? J Laryngol Otol. 2006;
120(7):E21.
7. Siupšinskienė N, Padervinskis E, Poškienė L, Endeley N, Vaitkus S. An unusual case of a sore throat and otalgia in a 4-year-old boy. Medicina (Kaunas). 2012; 48(5):277-9.
8. Mendenhall W, Werning J, Pfister D. Treatment of head and neck cancers. En:
DeVita Jr VT, Hellman S, Rosenberg SA, editors. Cancer: Principles and
Practice of Oncology. vols.1y2,8.a ed. Filadelfia: Lippincott Williams & Wilkins;
2008. p. 809---77.
9. Licitra L, Bernier J, Grandi C, Meriano M, Bruzzi P, Lefebvre JL. Cancer of the oropharynx. Crit Rev Oncol Hematol. 2002;41:107---22.
10. Instituto Nacional de Cáncer Estados Unidos de América. Linfoma no Hodgkin en adulto: tratamiento.Información general sobre el linfoma no hodgkin en adultos [actualizado 12 Ag 2011; consultado 20 Nov 2011]. Disponible
en:http://www.cáncer.gov/espãnol/pdq/tratamiento/no-hodgkin-adultos/health/p
rofession .
11. Montero X, Platzer L, Castillo M. Actualizaciones en tumores de rinofaringe.
Rev Otorrinolaringol Cir Cabeza Cuello. 2005;65:221---32.
12. Batuecas-Caletrío A, Gómez-González JL, Mũnoz Herrera A, Blanco-Pérez P, Serradilla-López JM, GilMelcón M. Linfomas no Hodgkin en patología cervico-facial. Acta Otorrinolaringol Esp. 2005;56:215---8.
